Trattamento osteopatico manipolativo dopo intervento di facoemulsificazione per cataratta
a cura di: Tranchina Massimo DOmROI; direttore didattico OSCE (Osteopathic Spine Center Education)
CASE REPORT
Intervento di cataratta patologia ed intervento chirurgico
La cataratta è una patologia oculare, caratterizzata da un’opacizzazione del cristallino, la lente posta all’interno dell’occhio che consente di mettere a fuoco le immagini sulla retina.
La cataratta è la principale causa di cecità in tutto il mondo. Si stima che il la prevalenza della malattia aumenterà del 50% entro il 2020 e interesserà 30,1 milioni di persone
in uno o entrambi gli occhi solo negli Stati Uniti (1). Oggi, una persona su due di età superiore ai 75 anni ha diminuito la visione a causa della cataratta. La visione ridotta diminuisce drasticamente la qualità della vita e impone costi elevati ai sistemi sanitari in tutto il mondo (2).
Può colpire uno o entrambi gli occhi e compromettere la visione. Nella quasi totalità dei casi, la cataratta è legata al processo di invecchiamento e dunque interessa pazienti anziani. Vi sono però anche forme giovanili, che hanno origine congenita e possono essere dovute a farmaci, traumi e patologie. Altre possibili cause sono un’esposizione prolungata ai raggi ultravioletti, radiazioni ionizzanti e il fumo.
Con l’avanzare dell’età, il cristallino da limpido diviene gradualmente opaco; un offuscamento dovuto all’aggregazione e all’ossidazione delle proteine del cristallino. La cataratta può compromettere significativamente la visione, inficiando l’esecuzione delle attività quotidiane e limitando l’autonomia di chi ne soffre.
La visione annebbiata tipica dell’opacizzazione del cristallino è progressiva; può accompagnarsi ad abbagliamento alla luce frontale, sdoppiamento delle immagini, peggiore percezione dei colori, e talvolta a un iniziale apparente transitorio miglioramento della vista.
Il trattamento elettivo, in caso di cataratta, è l’intervento chirurgico. A seconda della severità della cataratta e del disagio visivo a essa associato, l’oculista stabilirà quando intervenire. Obiettivo dell’intervento è asportare la parte del cristallino opacizzata e impiantare una lente sostitutiva, il cosiddetto cristallino artificiale o IOL (Intra Ocular Lens)”.
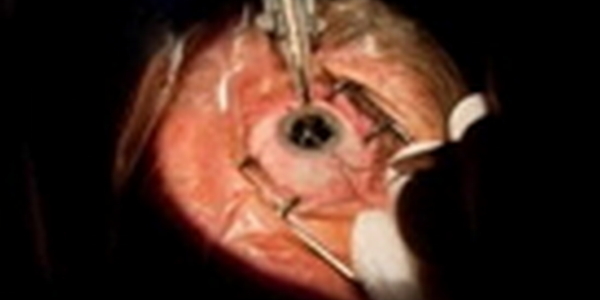
L’intervento di cataratta più diffuso è la Facoemulsificazione (fig. 1), con questo tipo di operazione si utilizza uno strumento ad ultrasuoni per rimuovere la cataratta. Durante l’intervento si introduce nell’occhio questo strumento attraverso una incisione di circa due millimetri. Le vibrazioni frantumano il contenuto del cristallino che viene agevolmente aspirato.
L’intervento si esegue in day hospital, in anestesia locale somministrando gocce di collirio e prevede l’uso di un microscopio operatorio. È di breve durata e il paziente verrà invitato a tenere l’occhio coperto per un giorno e dopo qualche giorno dall’intervento, si osserva già un soddisfacente recupero visivo.
Dopo intervento di cataratta, in alcuni casi, possono accadere sintomatologie avverse:
- reazione infiammatoria interna della porzione anteriore dell’occhio di natura tossica in risposta alle varie sostanze introdotte nell’occhio necessarie per poter effettuare l’intervento
- infezione interna dell’occhio, pertanto, in alcuni soggetti, si può innescare un fenomeno infettivo interno denominato endoftalmite. In alcuni casi il fenomeno è controllabile con la terapia medica, in altri casi può richiedere un altro impegnativo intervento (vitrectomia) e, in casi estremi, può essere necessaria l’asportazione del bulbo oculare. In quasi tutti i casi si ha una grave perdita della vista
- edema maculare: si tratta di una risposta infiammatoria all’intervento che può causare una riduzione significativa della vista temporanea o permanente
- distacco di retina: è un evento avverso che compare più frequentemente negli occhi operati di cataratta rispetto a quelli non operati
- reazione della macula alla luce del microscopio operatorio e allo stress chirurgico con riduzione della capacità visiva
- alterazione dell’endotelio corneale con conseguente opacità della cornea: in alcuni casi può richiedere il trapianto di cornea
- • residuo rifrattivo
- • percezione di “mosche volanti” dovute a preesistenti anomalie del vitreo
- • ptosi (abbassamento) della palpebra superiore
- • aumento della pressione intraoculare
- • perdita di tenuta della ferita chirurgica (3)
Possono inoltre capitare altre sintomatologie non comuni (cluster headache after cataract surgery) (4).
Nel contesto di una sintomatologia avversa, unica nel post chirurgica, di seguito si presenta un case report in cui viene effettuata una valutazione osteopatica con relativo OMT (Osteopathic Manipulation Treatment) finalizzato al miglioramento delle condizioni del paziente.
IL CASO - PAZIENTE DONNA DI 68 ANNI
Motivo della richiesta di consulto osteopatico iper lacrimazione (epifora) post-chirurgica.
La paziente viene inviata da un optometrista, per iperlacrimazione, a seguito di intervento chirurgico di cataratta occhio dx , effettuato a maggio del 2018, 6 mesi prima della visita osteopatica. Il chirurgo, vista la mancata risposta alla terapia farmacologica da indicazione ad un secondo intervento per disostruzione del deflusso lacrimale.
Nella visita prechirurgica dell’intervento effettuato, la pz in anamnesi riferiva di vedere annebbiato, fotofobia , secchezza e dolore, stanchezza, ipercolesterolemia vissuta con molta ansia
Effettua intervento chirurgico sul cristallino di pseudofachia con facoemulsionamento ed aspirazione di cataratta, inserzione di cristallino artificiale intraoculare al momento della estrazione di cataratta, eseguiti in contemporanea con anestesia topica attraverso somministrazione di gocce di collirio anestetico nell'occhio. Questo tipo di anestesia, che si effettua di prassi dal 1995, offre numerosi vantaggi, elimina i rischi associati all'anestesia locale e la sensazione dolorosa, pur lasciando al bulbo oculare la possibilità di muoversi liberamente.
Decorso post chirurgico regolare.
Indagini effettuate
La TAC effettuata ad ottobre 2018 del massiccio facciale senza e con MDC referta: “indagine eseguita mediante acquisizione spirale multistrato prima e dopo opacizzazione dei condotti naso-lacrimali mediante mdc iodato idrosolubile, completata da ricostruzione MRP sul piano coronale e sagittale.
Frammentaria opacizzazione dei dotti nasolacrimali, che presentano decorso e calibro regolari in assenza di evidenti stenosi. All’esame basale appaiono normo espansi e normo areati tutti i seni paranasali”.
Richiamo anatomo-fisiologico
Le lacrime hanno una particolare composizione e modalità di secrezione, tali da poter compiere quattro funzioni:
- lubrificare la cornea
- nutrire la cornea
- contribuire al potere refrattivo dell’occhio, costituendo la superficie di contatto tra cornea e aria
- svolgere un’azione antibatterica
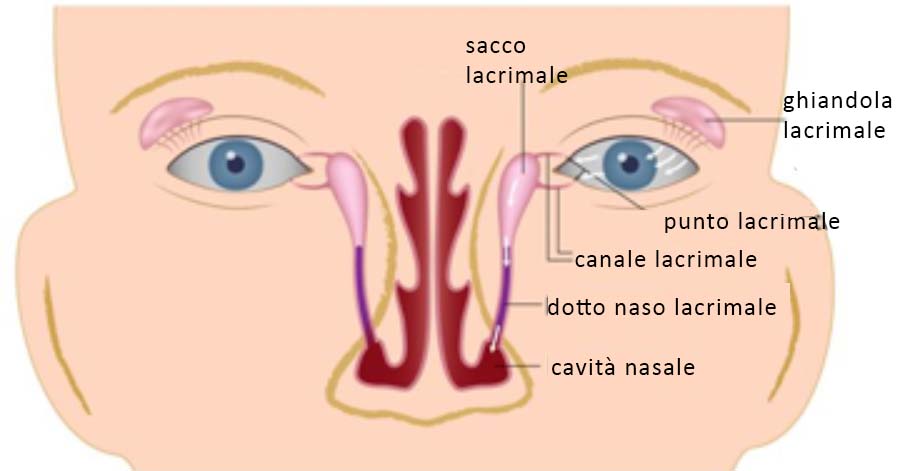
L'apparato lacrimale di ciascun occhio (fig. 2) è composto da: ghiandola lacrimale, canali lacrimali, sacco lacrimale e condotto nasolacrimale. Le lacrime vengono costantemente prodotte dalle ghiandole lacrimali, situate nella congiuntiva, a cui si aggiunge una componente oleosa (che ne previene l'evaporazione ed aumenta il potere lubrificante) prodotta dalle ghiandole di Meibomio. Le lacrime, successivamente, passano attraverso un sistema di piccoli canali lacrimali (che originano in prossimità dell'angolo inferiore interno delle palpebre), per essere prima raccolte nel sacco lacrimale (una piccola ampolla nella parete laterale del naso) e scorrere, poi, nel dotto nasolacrimale. Una volta che le lacrime defluiscono nel dotto, viaggiano verso il naso e la gola. Nel frattempo, nuove lacrime sono prodotte dalla ghiandola lacrimale ed il processo ricomincia.
I disturbi della lacrimazione sono il risultato di alterazioni del fisiologico processo di produzione e deflusso delle lacrime. Le cause includono un'aumentata secrezione da parte della ghiandola lacrimale (iperlacrimazione) o un drenaggio inadeguato delle vie lacrimali (epifora).
L’iperlacrimazione è una condizione oculare caratterizzata da eccessiva e persistente lacrimazione, che può essere causata da diversi fattori e condizioni oculari.
CAUSE - Le cause più frequenti sono:
- Allergie: l’iperlacrimazione si associa in genere a prurito e arrossamento.
- Raffreddore: è molto frequente che gli occhi lacrimino in concomitanza di congestione nasale, sinusite, infezione virale delle vie aeree, raffreddore ricorrente e allergie stagionali.
- Blefarite(infiammazione del bordo palpebrale).
- Congiuntivite: l’iperlacrimazione si associa a arrossamento, dolore e secrezione.
- Cheratite: l’iperlacrimazione si associa a fotofobia o annebbiamento, arrossamento.
- Sindrome dell’occhio secco: si tratta di una patologia del film lacrimale dovuta a ridotta produzione o eccessiva evaporazione delle lacrime, che procura danno alla superficie oculare e continuo stimolo alla produzione di lacrime. Si manifesta con iperlacrimazione, bruciore, senso di corpo estraneo e può essere diagnosticata dall’oculista tramite semplici test (test di Schirmer, colorazione con fluoresceina).
- Sindrome di Sjogren: l’iperlacrimazione può essere una manifestazione oculare di malattia sistemica autoimmune, come lupus eritematoso sistemico, artrite reumatoide, sclerodermia.
- Abrasione corneale: si tratta di una escoriazione della superficie corneale causata in genere da un graffio o dall’uso prolungato delle lenti a contatto.
- Ciglia in trichiasi: si tratta di una deviazione delle ciglia che crescono verso l’interno della palpebra, causando irritazione e abrasione della superficie corneale.
- Corpo estraneo nell’occhio (come un granello di polvere, una scheggia, ecc.). I sintomi sono fastidio, dolore, forte lacrimazione, arrossamento, battito delle palpebre aumentato.
- Infiammazione del dotto lacrimale(dacriocistite): un’infiammazione del sistema di drenaggio lacrimale, in uno o entrambi gli occhi, causa iperlacrimazione, e talvolta rossore e secrezione nonostante l’assenza di allergie, raffreddori o altri disturbi. Negli adulti l’infezione si sviluppa a causa della ostruzione o del restringimento del dotto lacrimale. Nei neonati è una condizione piuttosto comune ed è il risultato di un canalino lacrimale ancora immaturo, stretto o chiuso. Il dotto lacrimale infatti può non essere completamente aperto e funzionante per diversi mesi dopo la nascita.
- Ectropion: negli anziani l’eccessiva lacrimazione può invece dipendere dalla lassità delle palpebre inferiori che tendono a piegarsi in fuori (ectropion), causando accumulo e fuoriuscita di lacrime.
- Difetti di chiusura palpebrale: la mancata chiusura delle palpebre, ad esempio dovuta a paralisi facciali o a traumi) determina spesso problemi a livello della cornea, con la possibile causa di infezioni e ulcere corneali.
- Errata correzione ottica: un difetto visivo inadeguatamente corretto causa affaticamento oculare, arrossamento e iperlacrimazione oculare.
- Contatto con sostanze chimiche o irritanti (shampoo, sapone, cosmetici, detergenti per la casa come la candeggina, fumo, smog, polvere).
- Alcuni farmaci e alcuni colliri per l’ipertensione oculare(soprattutto nel primo mese di utilizzo).
Terapia Medica
L’iperlacrimazione oculare può essere una condizione temporanea e risolversi spontaneamente. Quando è il risultato di secchezza oculare o di semplice irritazione oculare, è consigliabile l’uso di lacrime artificiali, più volte durante il giorno. Si tratta di colliri lubrificanti che simulano gli effetti del liquido lacrimale. Se l’iperlacrimazione persiste, è necessaria la visita oculistica perché possono essere necessari
terapie o colliri specifici in base alla causa dell’iperlacrimazione.
Nel caso della ostruzione del dotto lacrimale possono essere necessari trattamenti ambulatoriali o chirurgici per pulire i dotti lacrimali, allargare o riaprire un canale lacrimale chiuso.
Inquadramento e trattamento osteopatico:
Prima Anamnesi:
Intervento di cataratta maggio 2018
Assume farmaci: nessun farmaco solo 1 integratore per problemi di ipercolesteromia colesterolo 230; di Base in forma preventiva.
Nessun Trauma remoto in anamnesi.
Interventi Chirurgici:
- 1978 isterectomia dopo 2 anni da parto gemellare;
- emorroidectomia nel 1998;
- 2014 neoplasia al colon 2014
Problemi odontoiatrici: serra i denti (probabile bruxista)
Problemi occhi: miopia
Apparato viscerale:
Stomaco-fegato-Intestino-urogenitale- epatite B nel 1981
Gravidanze: parto gemellare naturale
Problemi respiratori: allergia asmatica stagionale
Esami ematici: colesterolo a 230
Ex fumatrice da 20 anni
Il razionale osteopatico utilizzato si è basato, vista la pervietà del sistema di deflusso, sulla possibilità di ridurre la lacrimazione con tecniche osteopatiche di modulazione del sistema neurovegetativo.
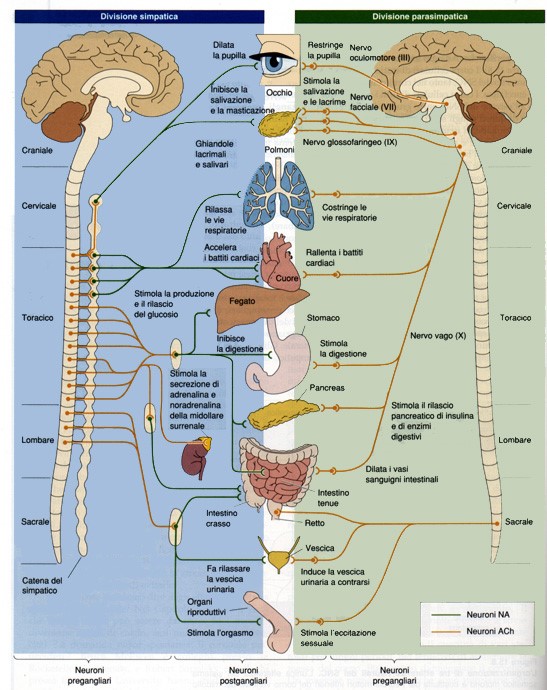
Il sistema neurovegetativo (fig. 3) agisce a livello della lacrimazione tramite le fibre che partono dal ganglio sfeno-palatino (pterigo-palatino o di Meckel) per il parasimpatico eccitatore e a livello del ganglio cervicale superiore per il simpatico inibitore della lacrimazione .
Inoltre sul decorso del nervo cranico V 1 ramo oftalmico
Protocollo Terapeutico
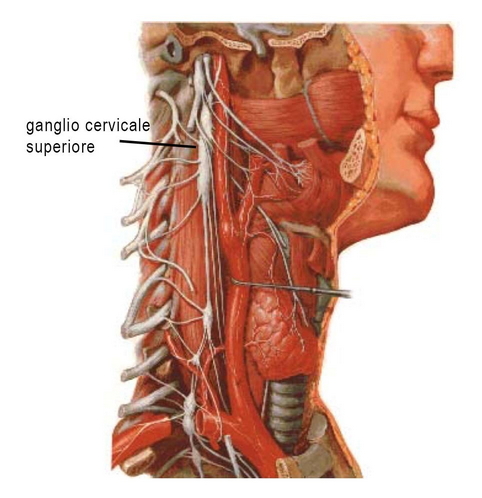 Fig. 4 - schema del ganglio cervicale superiore
Fig. 4 - schema del ganglio cervicale superiore 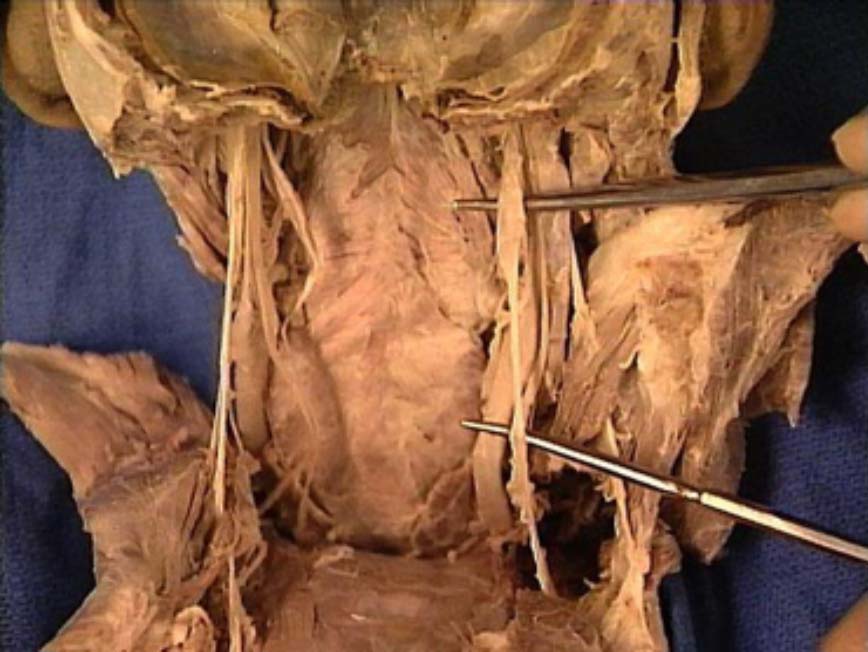 Fig. 4b – reperto anatomico del ganglio cervicale superiore
Fig. 4b – reperto anatomico del ganglio cervicale superiorePrima seduta 13/11/18:
Trattamento:
- tecnica di stimolazione del ganglio cervicale superiore (fig. 4a, 4b );
- trattamento del nervo v1 ramo frontale;
- tecnica di inibizione del ganglio sfeno-palatino (fig. 5);
- disimpegno suturale della sutura fronto-maxillare e sutura fronto-zigomatica con tecniche a grande braccio di leva dirette
Nella seconda seduta 23/11/18 la pz riferisce di aver smesso di lacrimare di notte, sono diminuiti la sensazione dei granellini di sabbia che sentiva al mattino, lacrimazione più fluida e meno densa.
Trattamento:
- catena gangliare dorasale percussioni;
- ganglio cervicale;
- rachide cervicali con tecniche miotensive;
- mascellar spread;
- palatini e ganglio sfeno palatino
Nella terza seduta del 27/11/18 la pz riferisce: diminuita un po’ la lacrimazione anche di giorno; la notte non lacrima più. Interrompe la terapia farmacologica prescritta dall’oculista con collirio perché sembrava che portasse ad peggioramento del sintomo.
La paziente ritorna a controllo all’inizio di marzo 2019 riferendo di non avere più iperlacrimazione dal giorno 13 dicembre 2018
Conclusioni
Nonostante la letteratura scientifica a supporto del trattamento manuale del sistema neurovegetativo in ambito oftalmologico sia molto limitata, la successione degli eventi post-chirurgici e la risoluzione del quadro sintomatologico post-trattamenti osteopatici, ci fa ben sperare nelle possibilità d’impiego di tali opzioni terapeutiche che modulando la risposta autonomica di queste strutture.
La difficoltà del trattamento osteopatico nell’oggettivare il nesso causale tra l’azione manipolativa e le conseguenze sui tessuti e sulle strutture funzionalmente connesse in questo specifico caso di studio pone dei limiti al riconoscimento della validità del razionale osteopatico. Sviluppi futuri e ulteriori esperienze cliniche potranno supportare il trattamento osteopatico, relativo ai suoi test valutativi e alle tecniche specifiche, nei sintomi che non trovano ad oggi altre soluzioni terapeutiche.
Bibliografia
1 Mathew MC, Ervin A-M, Tao J, Davis RM. Antioxidant vitamin supplementation for preventing and slowing the progression of age-related cataract. Cochrane Database Syst Rev. 2012;(6):CD004567. doi:10.1002/14651858.CD004567.pub2.
2 Sideri O, Tsaousis KT, Li HJ, Viskadouraki M, Tsinopoulos IT, The potential role of nutrition on lens pathology: A systematic review and meta-analysis, Survey of Ophthalmology (2019), doi: https://doi.org/10.1016/j.survophthal.2019.03.003.
3 Testo approvato dalla Società Oftalmologica Italiana (Aggiornamento ottobre 2016)
4 Gil-Gouveia, R, Fonseca A. Cluster Headache After Cataract Surgery. The Clinical Journal of Pain, 2013 29(11), e19–e21.doi:10.1097/ajp.0b013e31828b10e9